柳叶刀综述:精神分裂症(上)
精神分裂症是一种大脑发育在遗传及环境因素共同作用下中断引起的复杂疾病,行为及认知症状的异质性较高。多巴胺能神经递质功能障碍主导着精神症状的发生,但其他脑区及环路也参与了发病。神经元连接异常的基础可能是突触功能紊乱,但具体性质、位置及发生时间仍不确切。目前,治疗方法主要是抗精神病药物结合心理治疗。基因组学、流行病学及神经科学上的进步,无疑为精神分裂症的诊疗带了新的机遇与挑战。
针对精神分裂症这一历久弥新的话题,英国Cardiff大学的Owen MJ等对2010年-2015年发表的相关综述及meta分析进行了回顾,并结合临床实践做出阐述,作为对2009年综述的更新发表于今年年初的《柳叶刀》。文章要点如下:
一、临床表现
精神分裂症的核心特征包括:阳性症状(妄想与幻觉,与现实脱轨),阴性症状(尤其是意志减退、情绪表达减少、社交退缩),认知受损。阳性症状可通过治疗缓解与复发,而阴性症状与认知症状更倾向于迁延为慢性,并造成社会功能受损。
精神分裂症通常发病于青春期晚期或成年早期,存在较长的前驱期。尽管个别患者在前驱期内即表现出认知及社会功能受损,但一般情况下精神分裂症起病较为突然,发病前个体的功能水平通常良好。
二、诊断与鉴别诊断
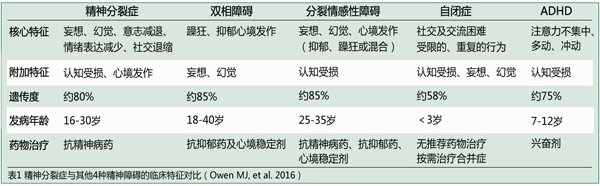
目前,精神分裂症的诊断通常建立于病史及量表评估的基础上,尚无临床可用的诊断测试或生物标记物。精神分裂症通常表现为精神病性障碍,根据DSM-5,精神分裂症的鉴别诊断重点包括情感性精神病(重性抑郁或双相障碍伴精神病性特征),其他密切相关的非情感性精神病(分裂情感性障碍、精神分裂样障碍、短暂精神病性障碍、双相障碍、分裂型人格障碍等),酒精或其他物质所致的精神病性障碍,以及躯体疾病所致的精神病性障碍。
鉴别诊断时,应考虑疾病的持续时间、相关物质滥用的性质与模式、抑郁或躁狂的存在及躯体疾病。
与大多数精神障碍类似,精神分裂症的诊断是一个综合性的概念。标准化诊断标准,如DSM-5及ICD-10的应用,已为该病在临床中的诊断提供了可靠的方法;然而,这种以临床症状为依据做出的定义,忽视了相似的疾病实体可能有着不同的病因机制,越来越多地阻碍了研究。事实上,精神科诊断的特点就是“过于宽泛”的同时又“过于狭窄”。
另一方面,同样被诊断为精神分裂症的个体,其主要症状、治疗应答、病程及结局却千差万别。人们多次尝试对其异质性进行有效的分型,均以失败告终。精神分裂症的许多诊断条目与其他精神障碍相重叠。因而在临床实践中,精神分裂症与其他障碍的界线往往是模糊的。研究显示,精神病性症状,如未构成疾病的幻听及偏执思维,在健康人群中的发生率也达到了5%-8%,提示目前的诊断方法有待提高。
三、遗传学进展
基因多态性
首先,根据上世纪60年代遗传流行病学的发现,精神分裂症受多基因调控。全基因组关联性研究已确定了超过100个相关基因位点,表明单核苷酸多态性(SNPs)与人群患病风险有关。基因组研究还确定了11个较罕见的拷贝数变异(CNVs)与精神分裂症高风险相关。鉴于精神分裂症患者繁殖能力降低的事实,一种新兴的观点是,自然选择效应使得与疾病个体高风险相关的等位基因在人群中非常罕见,而与个体低风险相关的等位基因则普遍存在,这是遗传漂变与平衡选择的共同结果。
基因多效性
精神障碍的遗传风险具有高度多效性,即一个基因可影响多个看似无关的表型性状。研究表明,精神分裂症与双相障碍、双相障碍与抑郁症、精神分裂症与抑郁症、ADHD与精神分裂症、ADHD与抑郁症、精神分裂症与自闭症谱系障碍之间,均存在重叠的风险基因型。某些罕见SNPs及基因组插入和缺失(INDELs)变异均与多种遗传结局相关,这与临床中各种精神障碍边界模糊的现象是一致的。
6号染色体
罕见突变、CNVs、SNPs、INDELs在编码突触蛋白中发挥了重要的作用,包括突触后致密物蛋白(PSD)及若干电压依赖性钙通道蛋白。大规模全基因组关联研究也发现,常见的基因变异型可参与编码谷氨酸受体与多巴胺D2受体蛋白。
最引人注目的是,研究发现精神分裂症与主要组织相容性复合体(MHC)密切相关,人类MHC基因位于6号染色体,该位点以与免疫功能密切相关著称,但也包含大量不参与免疫功能的基因。初步数据表明,MHC区域外富集的与精神分裂症相关的位点,也可能参与获得性免疫,为精神分裂症与炎症的关联现象提供了理论基础。
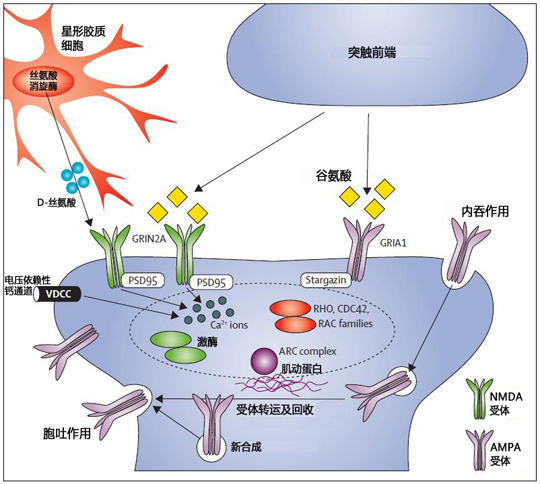
图1 具有代表性的精神分裂症分子机制——谷氨酸能突触(Owen MJ, et al.2016)
大多数精神分裂症相关遗传学发现尚未应用于临床。基因拷贝数变异(CNV)测试目前已成为自闭症及智力残疾的一线诊断方法,约10%-20%患者存在相关基因的缺失或重复。精神分裂症的CNVs发生率约为5%,因此染色体微阵列分析(CMA)有望应用于诊断。
基因诊断的另一益处在于减少精神分裂症的污名化,为患者及家庭带来更多的心理安慰。
四、环境因素与流行率
过去数十年里,人们普遍认为,精神分裂症无论何时、何地、何种性别,终生患病率均为1%左右,似乎暗示着环境因素对其发病并无重要作用。然而,2008年McGrath等却打破了这一观点,他们的分析显示,每10万人中每年约有15名男性患病、10名女性患病,时点患病率约为0.46%,终生患病率约为0.7%;若纳入妄想障碍、短暂精神病性障碍、其他精神病性障碍,发病率则升高2-3倍。更重要的是,McGrath等发现了无法归因于诊断及方法差异的精神分裂症危险因素,结合遗传学进展,为该病的病因机制研究打开了新的窗口。
过去,神经发育假说一直是精神分裂症的主要模型。该假说关注自妊娠期开始可能影响个体神经发育的风险因素,包括母亲应激、产妇感染、营养不良、胎儿宫内发育迟缓、产科并发症等;然而,社会经济因素、童年期逆境及移民(第一及第二代)也被证实与精神分裂症相关。此外,晚冬或早春出生、城市出生或长大、父亲年龄偏大(40岁及以上)、母亲年龄偏小(20岁及以下)、青春期使用大麻、脑损伤、癫痫、自身免疫性疾病、严重感染等因素也与较高的精神分裂症发病率存在显著关联,风险比多为1.5-3.0之间。然而,目前仍无法确定其中的因果顺序,因而对这些关联的解读仍需谨慎。
若干与精神分裂症相关的环境因素,特别是直接影响早期大脑发育的危险因素,也与一系列其他神经发育不良结局相关,如智力障碍、自闭症、ADHD、癫痫等。这一结果类似于罕见CNVs研究的发现。许多精神障碍在基因缺陷及环境因素上均表现出临床结局的重叠性,提示精神分裂症可能由于遗传或环境因素引起的脑发育中断所致,或者二者均起作用。因此,未来的流行病学研究需仔细观察与特定暴露相关的临床结局,不应局限于现有的诊断范畴。
总之,若干影响早期神经发育的危险因素导致了精神分裂症的发生,生物及社会心理等环境因素也影响了疾病的发生发展。迄今为止,有助于预测精神病发生的仅有家族史一项,未来的基因组学与大规模流行病学研究将有望引领新的一级预防方法。





